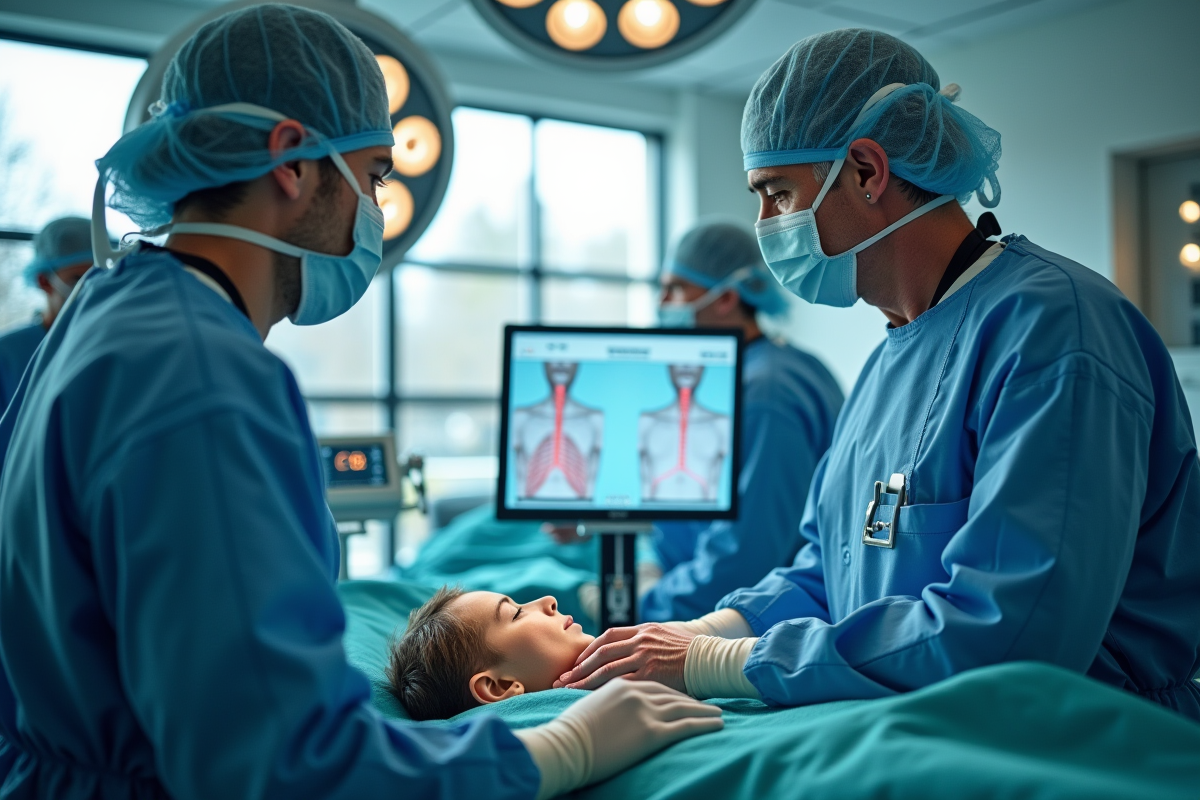
Pas de suspense inutile : l’arrêt programmé de la respiration fait partie intégrante de certaines anesthésies générales, et ce n’est pas une improvisation de dernière minute. Tandis que les agents anesthésiques plongent le corps dans une torpeur profonde, l’oxygène ne cesse pour autant de circuler. La machine prend le relais, chaque seconde compte, chaque variable est scrutée. Derrière la sérénité apparente de la salle d’opération, les équipes orchestrent un ballet millimétré pour maintenir l’équilibre vital.
L’arrêt volontaire de la respiration sous anesthésie générale, c’est un peu la porte étroite entre confort opératoire et sécurité maximale. Les médicaments relâchent les muscles, parfois de façon imprévisible, même chez des patients sans terrain à risque. Pour compenser, la surveillance se fait au cordeau : saturation, pression, échanges gazeux… tout est ajusté en permanence. Ce travail de funambule, invisible pour le patient, mobilise toute l’attention du bloc.
Comprendre les différents types d’anesthésie et leur influence sur la respiration
L’anesthésie s’affiche sous plusieurs visages, adaptés à la nature de l’acte et au profil du patient. On distingue principalement trois grandes familles, chacune avec ses conséquences précises sur la respiration.
L’anesthésie générale plonge tout l’organisme dans un sommeil profond, provoqué par injection ou inhalation de gaz anesthésique. Le cerveau relâche la garde, les réflexes disparaissent, et respirer sans aide n’est plus possible. Pour maintenir une oxygénation correcte, l’équipe médicale prend la main grâce à une intubation ou à un masque laryngé : c’est la machine qui insuffle l’air, réglée à la perfection.
Avec l’anesthésie locorégionale, l’approche se veut plus ciblée. En injectant un anesthésique local près d’un nerf ou de la moelle épinière, seule la zone nécessaire est insensibilisée. La ventilation reste intacte, la vigilance aussi. On y recourt fréquemment pour des chirurgies des membres ou lors d’accouchements, limitant l’exposition du corps entier aux agents anesthésiques.
La sédation offre un terrain intermédiaire. Elle entraîne une relaxation, une baisse de la vigilance, mais conserve, le plus souvent, la capacité à respirer seul. L’intensité de la sédation s’ajuste au geste à réaliser et à la réaction du patient.
Quant à l’anesthésie locale, elle agit précisément là où la douleur menace, sans toucher ni la conscience ni la respiration. Les interventions mineures y trouvent leur compte.
| Type d’anesthésie | Voie d’administration | Effet sur la respiration |
|---|---|---|
| Générale | IV ou inhalée | Altération, contrôle artificiel requis |
| Locorégionale | Périnerveuse, rachidienne | Ventilation préservée |
| Locale | Infiltration | Aucune modification |
| Sédation | IV | Variable selon profondeur |
Le choix de la technique se décide après une évaluation globale du patient, en fonction des contraintes de l’opération et des recommandations du médecin anesthésiste.
Ce qui change pour la respiration sous anesthésie générale
Dès que l’anesthésie générale est en place, la respiration bascule dans un autre registre. Les agents anesthésiques, qu’ils soient injectés ou inhalés, viennent désactiver le pilote automatique du souffle au niveau cérébral. Les muscles contrôlant les voies aériennes se relâchent, rendant impossible une ventilation autonome efficace. L’oxygénation et l’élimination du CO2 n’ont alors plus rien de spontané.
Dans cette configuration, le médecin anesthésiste-réanimateur prend la main. Une fois la sonde d’intubation ou le masque laryngé en place, le patient est relié à un ventilateur. Ce dernier assure une ventilation mécanique parfaitement maîtrisée, dosant précisément la quantité d’oxygène et de gaz anesthésiques à administrer, selon les besoins de l’intervention.
Tout l’équipement dédié à l’anesthésie s’articule autour de modules précis : alimentation en gaz, vaporisateur pour ajuster la concentration des agents, circuits spécialisés, système antipollution pour évacuer les gaz usagés. Pour garder un œil sur la situation, deux outils restent incontournables : l’oxymètre de pouls (qui mesure la saturation en oxygène du sang) et le capnographe (pour le CO2 expiré). Grâce à eux, la moindre anomalie se détecte immédiatement.
Minute après minute, tout s’ajuste : pression, volume d’air insufflé, concentration des gaz. Cette vigilance continue offre une stabilité respiratoire, même lors des opérations les plus longues ou délicates.
Avant, pendant et après : les étapes clés pour une anesthésie sous contrôle
La sécurité commence bien avant le bloc. Tout démarre avec la consultation pré-anesthésique. Ce rendez-vous, parfois pris à la légère, permet au médecin anesthésiste de faire le tour de la question : antécédents médicaux, allergies potentielles, traitements en cours, pathologies chroniques. À l’aide d’un questionnaire anesthésique détaillé, il prépare un protocole sur mesure pour réduire les complications pendant et après l’opération.
Juste avant l’anesthésie, place à la vérification technique. Plusieurs points de contrôle doivent être passés en revue pour garantir le bon déroulement :
- Contrôle complet de l’appareil d’anesthésie et du ventilateur
- Vérification des réserves d’oxygène
- Inspection du système antipollution
- Mise à jour du carnet de bord pour le suivi de la maintenance
L’équipe s’appuie sur des protocoles éprouvés, notamment ceux de la Société française d’anesthésie et de réanimation (SFAR), pour se préparer aux imprévus techniques et garantir une prise en charge homogène.
Pendant l’intervention, la surveillance reste constante. Parmi les paramètres suivis en temps réel, on retrouve :
- Fréquence cardiaque et pression artérielle
- Saturation en oxygène dans le sang
- Taux de CO2 expiré
L’équipe reste aussi vigilante face aux effets indésirables possibles : nausées ou vomissements lors de la phase de réveil, troubles transitoires de la mémoire ou de la concentration. Dès l’arrivée en salle de réveil, priorité à la récupération des fonctions vitales et au confort du patient, avant tout retour en hospitalisation classique ou en ambulatoire.
Derrière chaque anesthésie générale, il y a cette mécanique fine qui se joue à huis clos. Le réveil, ce moment où la respiration reprend ses droits, signe la réussite d’une partition exigeante, où la technologie, la compétence humaine et une vigilance sans relâche composent un équilibre dont la moindre faille compte. Une respiration retrouvée, c’est une promesse tenue, celle de ramener chacun à la lumière, sans bruit, mais jamais sans effort.